Wir beraten Sie persönlich: 07504-292842
0,00 €
Kostenloser Versand innerhalb Deutschland.
Hüftrevision (Prothesenwechsel): Gründe, Ablauf und Rehabilitation

Eine Hüftrevision bezeichnet den operativen Austausch von Teilen oder der gesamten künstlichen Hüfte, der notwendig wird, wenn das ursprüngliche Implantat seine Funktion nicht mehr erfüllt. Angesichts der steigenden Lebenserwartung und der Zunahme an Erstimplantationen wird bis zum Jahr 2030 ein signifikanter Anstieg der Wechseloperationen prognostiziert. Zwar zeigen aktuelle Daten des Endoprothesenregisters (EPRD 2024), dass die prozentualen Revisionsraten dank besserer Implantate leicht sinken, doch die absolute Zahl der Eingriffe nimmt aufgrund der demografischen Entwicklung stetig zu.
Der Eingriff variiert in seiner Komplexität erheblich und ist keine Standardoperation “von der Stange”. Wir sehen hier ein sehr heterogenes Feld: Während bei einem reinen Verschleiß des Inlays oft ein kleinerer Eingriff genügt, erfordern Lockerungen, komplexe Knochendefekte oder Infektionen oft einen aufwendigen Komplettwechsel. Ein wichtiger historischer Kontext hilft, die heutigen Herausforderungen zu verstehen: Frühere Hüftschäfte waren oft sehr lang, um im Oberschenkelknochen Halt zu finden. Beim Aufstehen wirkten diese langen Schäfte jedoch wie ein Hebel mit enormer Übersetzung. Dieser mechanische Stress führte häufig zu Mikrofrakturen im Knochen, was wiederum die Prothesenlockerung begünstigte. Moderne Primärschäfte minimieren dieses Risiko, doch bei einer Revision sind die Patienten oft 20 Jahre älter und die Knochenstruktur spröder, was die Gefahr für Komplikationen Micro- und größere Frakturen aber auch Luxationen erneut erhöht.
Umso wichtiger ist es, schon bei den ersten Anzeichen einer Instabilität oder vor einem geplanten Eingriff über Entlastung nachzudenken. Hier kann das spezielle Vital-Hüftkissen präventiv wirken. Es minimiert ungünstige Hebelwirkungen beim Sitzen und aufstehen.
Ob aseptische Lockerung, Infektion oder der Erhalt der Knochensubstanz – dieser Artikel begleitet Sie als fundierter Ratgeber durch den gesamten Prozess, von der Diagnose bis zur erfolgreichen Rehabilitation.
Hinweis: Die bereitgestellten Informationen ersetzen keine medizinische Beratung und können den Besuch bei einem Arzt oder die Einnahme verordneter Medikamente nicht ersetzen.
Inhaltsverzeichnis
- Was ist eine Hüftrevision?
- Welche Symptome deuten auf eine defekte Hüftprothese hin?
- Wie läuft die Diagnose vor einer Revisionsoperation ab?
- Wie ist der Ablauf der Hüftrevisions-Operation?
- Wie erfolgt die Rehabilitation und Nachsorge nach einer Hüftrevision?
- Fazit zu Ursachen, Ablauf und Heilungsförderung bei Hüftrevision
- Häufig gestellte Fragen zu Hüftrevision
Was ist eine Hüftrevision?
Wann ist eine Hüftrevision notwendig?
Die Gründe für einen Hüftprothesenwechsel sind vielfältig, lassen sich jedoch statistisch klar gewichten. Laut dem EPRD Jahresbericht 2024 ist die sogenannte aseptische Lockerung mit rund 22,1 % die häufigste Ursache in Deutschland. Dicht gefolgt wird sie von periprothetischen Infektionen (18,0 %), Knochenbrüchen nahe der Prothese (15,8 %) sowie dem Ausrenken des Gelenks (Luxationen, 14,1 %). Neben diesen Hauptfaktoren können auch Materialverschleiß oder anhaltende Schmerzen im Gesäß nach der Hüft-OP ein Indikator dafür sein, dass die Biomechanik des Gelenks gestört ist und eine Revision in Betracht gezogen werden muss.
Was ist eine aseptische Prothesenlockerung?
Bei einer aseptischen Lockerung verliert das Implantat seinen festen Halt im Knochen, ohne dass Bakterien beteiligt sind. Der Mechanismus dahinter ist oft eine Reaktion des Körpers auf feinsten Abrieb: Partikel aus Polyethylen, Keramik oder Metall lösen eine Entzündungsreaktion aus, die knochenabbauende Zellen aktiviert. Dieser Prozess, auch Osteolyse genannt, führt dazu, dass sich der Knochen um die Prothese herum zurückzieht. Die Folge ist eine schmerzhafte Instabilität bei jeder Belastung. Um den postoperativen Erfolg nach einem solchen Wechsel zu sichern, werden häufig Arthrodesenkissen nach Hüftrevisionen empfohlen, um die neuen Komponenten in der Einheilphase optimal zu schützen.
Welche Rolle spielen periprothetische Infektionen?
Im Gegensatz zur aseptischen Lockerung sind bei der septischen Lockerung Bakterien die Ursache. Diese können entweder direkt während der Operation oder erst Jahre später über die Blutbahn (hämatogen) an das künstliche Gelenk gelangen. Gefürchtet ist hierbei die Bildung eines sogenannten Biofilms: Die Bakterien kapseln sich auf der Prothesenoberfläche ab und sind für Antibiotika schwer erreichbar.
Eine Infektion ist fast immer ein medizinischer Notfall, der meist ein zweizeitiges Vorgehen erfordert:
- Ausbau: Das gesamte künstliche Gelenk und infiziertes Gewebe werden entfernt.
- Intervall: Ein mit Antibiotika versetzter Platzhalter (Spacer) wird eingesetzt, um die Infektion über mehrere Wochen (oft 6 bis 12 Wochen) auszuheilen.
- Wiedereinbau: Erst wenn die Infektion erfolgreich bekämpft ist, erfolgt die Implantation der neuen Revisionsprothese.
Was sind mechanische Komplikationen und Luxationen?
Mechanische Komplikationen treten oft plötzlich auf. Dazu zählt vor allem die Luxation, bei der der Hüftkopf aus der Pfanne springt. Dies geschieht häufig durch unbedachte Bewegungen, wie zu tiefes Beugen oder das Übereinanderschlagen der Beine, besonders wenn die gelenkführende Muskulatur geschwächt ist (Muskelinsuffizienz).
Auch periprothetische Frakturen, also Knochenbrüche direkt am Prothesenschaft, machen eine sofortige Wechseloperation der Hüfte unumgänglich. Hierbei reicht ein einfacher Wechsel oft nicht aus. Nachdem der Bruch gerichtet wurde, muss der Knochen häufig mit zusätzlichen Instrumenten wie Drahtschellen (Cerclagen) oder Platten stabilisiert werden. Meist ist es dann notwendig, die gelockerte Prothese gegen eine deutlich längere Revisionsprothese auszutauschen, die den Bruchspalt überbrückt und im gesunden Knochen unterhalb der Fraktur fest verankert wird.
Welche Symptome deuten auf eine defekte Hüftprothese hin?
Beschwerden bei einer sich lockernden Prothese treten selten über Nacht auf, sondern entwickeln sich oft schleichend. Anfangs werden leichte Irritationen häufig ignoriert, doch gerade bei künstlichen Gelenken ist Wachsamkeit geboten. Typischerweise unterscheiden Ärzte zwischen Anlaufschmerzen, Belastungsschmerzen und Ruheschmerzen. Im Röntgenbild zeigt sich als Korrelat zu diesen Symptomen oft ein sogenannter Röntgensaum zwischen Prothese und Knochen, der auf einen Kontaktverlust hindeutet.
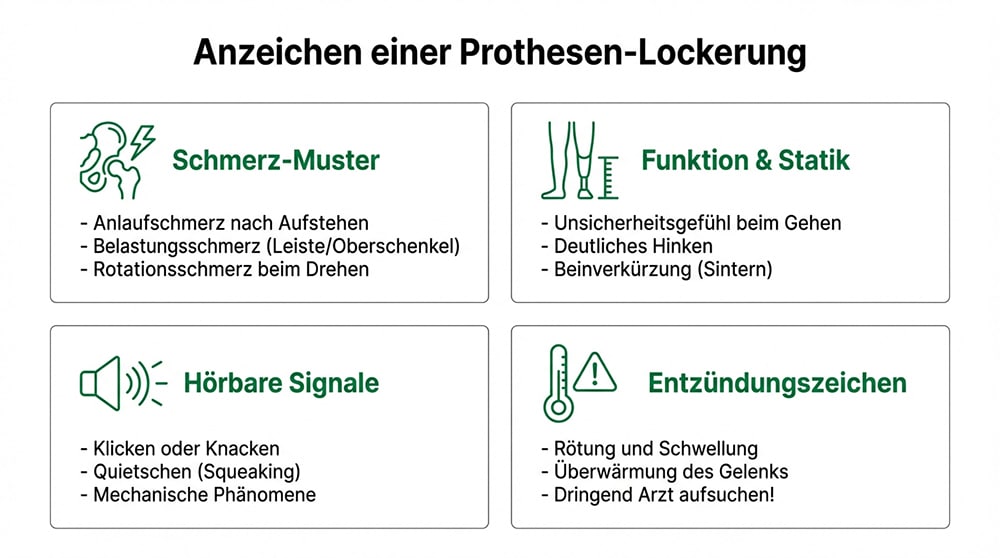
Wie äußern sich Schmerzen bei einer Lockerung?
Das Leitsymptom ist der Belastungsschmerz, der meist im Oberschenkel oder in der Leiste lokalisiert wird. Viele Patienten berichten zudem von einem typischen “Anlaufschmerz”: Die ersten Schritte nach dem Aufstehen tun weh, bevor sich das Gelenk “einläuft”. Spezifisch für eine Lockerung des Schaftes ist oft ein Rotationsschmerz, der auftritt, wenn das Bein im Stehen gedreht wird. Betroffene beschreiben oft ein Gefühl der Unsicherheit, so als ob das Bein unter der Last nachgeben würde oder “nicht mehr richtig sitzt”.
Welche sichtbaren oder hörbaren Anzeichen gibt es?
Neben den Schmerzen treten oft funktionelle Einschränkungen auf. Ein deutliches Hinken oder eine Beinverkürzung – verursacht durch das Einsinken (Sintern) des Schaftes in den Knochen – sind Warnsignale. Manche Patienten nehmen bei Bewegungen auch mechanische Phänomene wahr, wie ein Klicken, Knacken oder Quietschen der Prothese (Squeaking). Ist das Gelenk zudem gerötet, geschwollen oder überwärmt, muss dringend eine Infektion ausgeschlossen werden, da dies klassische Entzündungszeichen sind.
Wie läuft die Diagnose vor einer Revisionsoperation ab?
Bevor eine Revisionsoperation der Hüfte geplant wird, muss die Ursache der Beschwerden zweifelsfrei feststehen. In der Klinik erfolgt eine systematische Diagnostik, die auf vier Säulen ruht: der genauen Patientenbefragung (Anamnese), der körperlichen Untersuchung, bildgebenden Verfahren und Laboranalysen. Nur wenn klar ist, ob eine Infektion, eine mechanische Lockerung oder ein Materialfehler vorliegt, kann der Operateur die richtige Strategie für den Wechsel wählen.
Welche bildgebenden Verfahren kommen zum Einsatz?
- Röntgen: Das Standardverfahren in zwei Ebenen zeigt die Position der Prothese, mögliche Saumbildungen, Frakturen oder Veränderungen der Knochenqualität.
- CT (Computertomographie): Sie ermöglicht eine dreidimensionale Darstellung und ist essenziell, um das Ausmaß von Knochendefekten und Osteolysen präzise zu planen.
- Skelettszintigraphie: Ein nuklearmedizinisches Verfahren, das Stoffwechselaktivitäten sichtbar macht und hilft, zwischen Lockerungsprozessen und Entzündungsherden zu unterscheiden.
Gelenkpunktion: Hierbei wird Gelenkflüssigkeit entnommen, um sie im Labor auf Bakterien zu untersuchen. Nach den internationalen Konsensus-Kriterien (ICM 2018) gilt eine Infektion als sehr wahrscheinlich, wenn mehr als 3.000 Leukozyten/µl oder über 80 % neutrophile Granulozyten gefunden werden.
| Kriterium | Funktionell | Strukturell |
|---|---|---|
| Ursache | Muskuläre Dysbalancen, Verspannungen, Fehlhaltungen | Anatomische Beinlängendifferenz, Knochenfehlstellungen |
| Reversibilität | Vollständig reversibel durch Therapie und Übungen | Nicht vollständig korrigierbar, nur kompensierbar |
| Häufigkeit | Deutlich häufiger (ca. 70–80 % der Fälle) | Seltener (ca. 20–30 % der Fälle) |
| Diagnose | Muskeltests, Bewegungsanalyse, manuelle Untersuchung | Röntgen, Beinlängenmessung, CT |
| Behandlung | Physiotherapie, Dehnübungen, Faszientraining | Schuherhöhung, Einlagen, ggf. operative Korrektur |
Wie ist der Ablauf der Hüftrevisions-Operation?
Der Hüftprothesenwechsel ist technisch anspruchsvoller als die Erstimplantation und gehört in die Hände erfahrener Chirurgen, idealerweise in zertifizierten EndoProthetikZentren. Der genaue Ablauf hängt stark vom Befund ab: Muss nur das Inlay (die Gleitpaarung) getauscht werden, ist der Eingriff kürzer und weniger invasiv. Muss jedoch der festverwachsene Schaft entfernt werden, ist dies deutlich aufwendiger. Ziel ist immer eine stabile Verankerung, oft unter Zuhilfenahme von modularen Revisionsimplantaten und Knochenaufbau.
Wie wird die alte Prothese entfernt?
Der Zugang erfolgt meist über die bestehende Narbe, um das Gewebe zu schonen. Die größte Herausforderung für den Operateur besteht darin, das alte Implantat vom Knochen zu lösen, ohne dabei die wertvolle eigene Knochensubstanz weiter zu schädigen. Dies erfordert viel Geduld und den Einsatz von Spezialinstrumenten wie Meißeln, Fräsen oder Ultraschallgeräten, die den Knochenzement oder die Verwachsungen präzise trennen.
Wie wird der Knochen auf die neue Prothese vorbereitet?
Nach der Entfernung der alten Prothese offenbaren sich oft Knochendefekte, die aufgefüllt werden müssen. Experten nutzen hierfür Klassifikationen wie die nach Paprosky, um den Schweregrad zu bestimmen. Kleinere Defekte können mit körpereigenem Knochen oder biologischem Ersatzmaterial gefüllt werden. Bei großen Substanzverlusten (z. B. Paprosky Typ 3 oder 4) kommen oft metallische Augmentate (Stützen) aus Tantal oder Titan zum Einsatz, um das Prothesenlager wiederaufzubauen und eine tragfähige Basis zu schaffen.
Welche Implantate werden bei der Revision verwendet?
In der Revisionsendoprothetik kommen meist modulare Prothesensysteme zum Einsatz. Diese bestehen aus verschiedenen Einzelteilen, die der Operateur während der OP individuell kombinieren kann, um die Anatomie des Patienten bestmöglich zu rekonstruieren. Oft werden längere Schäfte verwendet, um Defekte oder Frakturbereiche zu überbrücken und den Halt im gesunden, distalen (unteren) Knochenbereich zu sichern. Diese Variabilität ist entscheidend, da – wie oben beschrieben – die Gründe für die Revision von reinem Verschleiß über Knochenschwund bis hin zu komplexen Brüchen reichen.
Wie erfolgt die Rehabilitation und Nachsorge nach einer Hüftrevision?
Die Nachsorge ist für den Langzeiterfolg einer Hüftrevision ebenso entscheidend wie die Operation selbst. Da die Muskulatur durch die erneute OP und die vorangegangenen Beschwerden oft geschwächt ist, besteht in den ersten Wochen eine erhöhte Instabilität. Das neue Gelenk muss erst fest in den Knochen einwachsen. Neben der physiotherapeutischen Mobilisation ist das Verhalten im Alltag der Schlüsselfaktor zur Vermeidung von Komplikationen. Besonders die “90-Grad-Regel” – die Hüfte nicht stärker als 90 Grad zu beugen – muss strikt eingehalten werden.
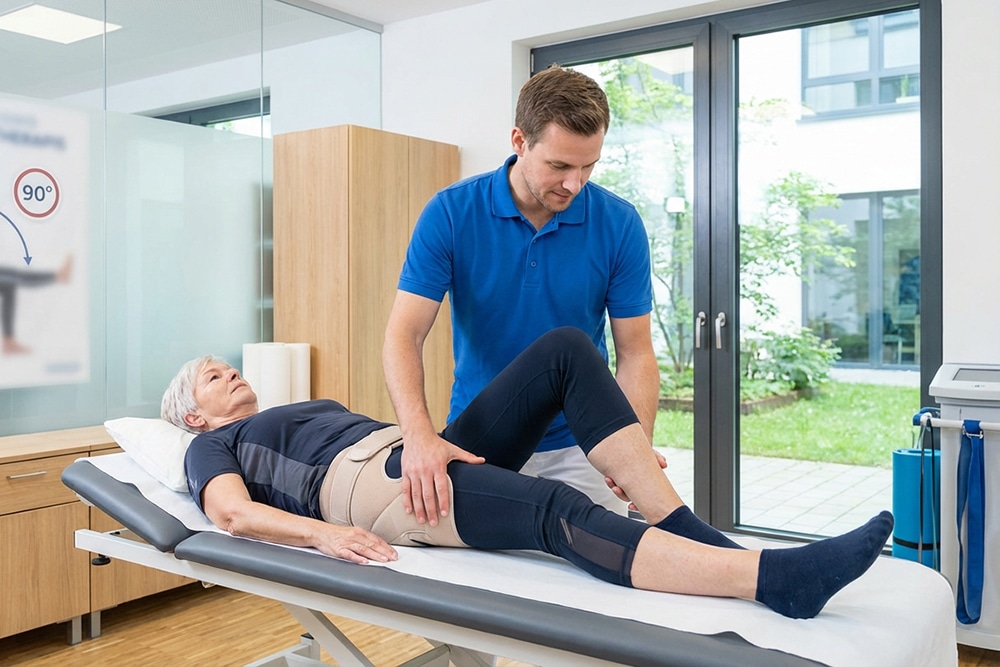
Warum ist die Sitzposition nach der Revision so kritisch?
Tiefes Sitzen auf weichen Sofas oder niedrigen Stühlen ist Gift für die frisch operierte Hüfte. Biomechanisch gesehen steigt bei einer starken Beugung der Druck auf das Gelenk enorm, und der Hüftkopf wird förmlich gegen den Pfannenrand gepresst. Dies kann im schlimmsten Fall dazu führen, dass die Prothese auskugelt (Luxation). Ziel jeder ergonomischen Maßnahme muss es sein, eine Sitzposition zu schaffen, bei der die Hüfte stets etwas höher gelagert ist als das Knie.
Wie unterstützt das VitaL-Hüftkissen den Heilungsprozess?
Um den Operationserfolg abzusichern und Risiken im häuslichen Umfeld zu minimieren, hat sich das Arthrodesenkissen bzw. VitaL-Hüftkissen (HMV26.46.01.0002), als spezialisiertes Medizinprodukt bewährt. Das VitaL-Hüftkissen bietet durch seinen speziellen Arthrodese-Keil eine ergonomische Sitzerhöhung, die das Einhalten des vorgeschriebenen Hüftwinkels im Alltag sicherstellt. Im Gegensatz zu einfachen Keilkissen, die oft zum Vorwärtsrutschen führen, kombiniert dieses Produkt eine Sattelform mit einem Keil. Dies fixiert das Becken stabil und verhindert Fehlhaltungen effektiver.
Sie können das orthopädische VitaL-Hüftkissen auf fast jeder Sitzgelegenheit nutzen. Es bietet entscheidende Vorteile:
- Luxationsprophylaxe: Minimiert das Risiko eines Auskugelns durch eine kontrollierte, erhöhte Sitzposition (“Sitzen, als ob man stehen würde”).
- Schmerzreduktion: Kann das frisch operierte Gewebe und die Lendenwirbelsäule durch optimale Druckverteilung entlasten.
- Qualität: Das Produkt ist “Made in Germany” und wird in enger Kooperation mit Experten und einer Behindertenwerkstatt gefertigt – ein Ausdruck unserer sozialen Verantwortung.
- Mobilisierung: Die erhöhte Position erleichtert das Aufstehen erheblich und schont die Kraftreserven.
VitaL Steißbeinkissen – “Schmerz lass nach”
Wie lange dauert die Rehabilitation insgesamt?
Der stationäre Aufenthalt beträgt in der Regel 10 bis 14 Tage, gefolgt von einer drei- bis vierwöchigen Anschlussheilbehandlung (Reha). Wann das Bein wieder voll belastet werden darf, hängt von der Verankerungstechnik (zementiert vs. zementfrei) und der Knochenqualität ab. Patienten sollten sich darauf einstellen, dass die vollständige Genesung und muskuläre Wiederherstellung 6 bis 12 Monate dauern kann. Für den Alltag ist es wichtig, auch die richtige Sitzdauer nach der Hüft-OP zu beachten, um Überlastungen zu vermeiden.Fazit zu Ursachen, Ablauf und Heilungsförderung bei Hüftrevision
Eine Hüftrevision stellt Patienten und Ärzte vor größere Herausforderungen als eine Erstimplantation, ist jedoch dank modernster Medizintechnik heute ein etabliertes Verfahren mit sehr guten Erfolgsaussichten. Ob aseptische Lockerung, die zweizeitige Behandlung einer Infektion oder der Austausch verschlissener Gleitpartner – die präzise Analyse der Ursache und der knochenschonende Austausch der Komponenten bilden das Fundament für die wiedergewonnene Mobilität. Spezialisierte Revisionsimplantate ermöglichen es, auch bei schwierigen Knochenverhältnissen eine stabile Gelenkfunktion wiederherzustellen.
Der langfristige Erfolg der Operation wird jedoch maßgeblich im Alltag entschieden. Disziplinierte Nachsorge und der Schutz vor extremen Bewegungen sind unerlässlich. Das VitaL-Hüftkissen (HMV26.46.01.0002) ist als Hilfsmittel hierbei besonders komfortabel. Das Arthrodesenkissen VitaL-Hüftkissen ist ein medizinisch sinnvolles Medizinprodukt zur Unterstützung der Luxationsprophylaxe. Es gibt Sicherheit beim Sitzen und kann die Heilung aktiv begleiten. Mit Geduld, der richtigen Ausstattung und fachkundiger Begleitung lässt sich die Lebensqualität auch nach einem Prothesenwechsel dauerhaft sichern.
Häufig gestellte Fragen zu Hüftrevision
Wie oft kann man eine künstliche Hüfte wechseln?
Rein theoretisch sind mehrere Wechsel möglich, doch der begrenzende Faktor ist stets die verbleibende Knochenqualität und -substanz. Mit jedem Eingriff wird die Operation technisch anspruchsvoller und das Infektionsrisiko steigt leicht an. Dank moderner, modularer Revisionssysteme und Techniken zum Knochenaufbau sind heute jedoch auch Dritt- oder Viertwechsel bei ausreichendem Knochenlager durchaus machbar.
Wie lange dauert eine Hüftrevisions-OP?
Die Dauer ist bei Wechseloperationen deutlich variabler als bei Erst-OPs und kaum pauschal vorherzusagen. Ein einfacher Austausch von Verschleißteilen (z. B. Kopf und Inlay) kann in 45 bis 90 Minuten erfolgen. Komplexe Wechsel, die die Entfernung fest verwachsener Schäfte, die Behandlung von Frakturen oder aufwendigen Knochenaufbau beinhalten, können jedoch 2 bis 4 Stunden oder länger dauern.
Kann man ohne Hüftgelenk laufen (Girdlestone-Situation)?
In extremen Fällen, etwa bei einer unbeherrschbaren Infektion, muss die Prothese ersatzlos entfernt werden – man spricht von einer Girdlestone-Hüfte. Laufen ist zwar möglich, aber das Bein ist verkürzt, weniger stabil und die Lebensqualität ist durch Mobilitätsprobleme oft stark beeinträchtigt (Studien sprechen von 95,6 % Betroffenen mit signifikanten Einschränkungen). Da Gehhilfen meist dauerhaft notwendig sind, empfiehlt sich hier besonders das VitaL–Hüftkissen mit Rucksackgurt bei Gehhilfennutzung. Mit dem Rucksackgurt kann die nötige Sitzerhöhung sicher transportiert werden.
Woran erkenne ich eine Hüft-TEP Lockerung im Frühstadium?
Das erste Anzeichen ist häufig ein unspezifischer Anlaufschmerz beim Losgehen nach Ruhephasen. Später gesellen sich Belastungsschmerzen im Oberschenkel oder der Leiste hinzu. Viele Patienten berichten auch von einem diffusen Gefühl der Instabilität oder einem “Durchsacken” beim Gehen. Bei diesen Warnsignalen sollte zeitnah ein Facharzt konsultiert werden, um Folgeschäden am Knochen zu vermeiden.
Wann ist man nach einer Hüftrevision wieder fit?
Die Genesung verläuft meist langsamer als bei der Erstoperation. Gehhilfen sind in der Regel für 4 bis 6 Wochen notwendig, um das Einwachsen zu sichern. Eine gute Alltagstauglichkeit wird oft nach etwa 3 Monaten erreicht. Die volle Sportfähigkeit und das endgültige Operationsergebnis stellen sich jedoch meist erst nach 6 bis 12 Monaten konsequenter Physiotherapie ein.

Manfred Bärle
MEDIZINISCHER HINWEIS
Die hier beschriebenen Informationen dienen nur der Aufklärung und ersetzen keine ärztliche Beratung. Bitte konsultieren Sie bei Gesundheitsfragen immer einen Arzt. Lesen Sie hier alle rechtlichen Hinweise.








