Wir beraten Sie persönlich: 07504-292842
0,00 €
Kostenloser Versand innerhalb Deutschland.
Ziehende Schmerzen im Bein: Gründe, Anzeichen und Hilfsmittel

Ein dumpfes, ziehendes Gefühl, das vom Gesäß über den Oberschenkel bis in die Wade oder den Fuß ausstrahlt, manchmal schleichend beginnend, manchmal scheinbar aus dem Nichts auftretend: Ziehende Schmerzen im Bein gehören zu den häufigsten Beschwerden, mit denen Menschen aller Altersgruppen zu kämpfen haben. Büroangestellte, die nach stundenlangem Sitzen ein Ziehen in der Beinrückseite spüren, ältere Erwachsene mit degenerativen Veränderungen an Wirbelsäule oder Gelenken, aktive Sportler nach intensiven Trainingseinheiten oder Menschen, die nachts von Beinschmerzen geweckt werden: Sie alle kennen dieses Beschwerdebild. Die meisten Fälle gehen auf gut behandelbare Ursachen zurück, doch eine pauschale Entwarnung ist ohne Abklärung nicht möglich.
Das Spektrum möglicher Auslöser ist breit. Die Ursachen reichen von Bandscheibenproblemen und Nervenkompressionen über muskuläre Verspannungen bis hin zu Durchblutungsstörungen und Gelenkverschleiß. Dabei liegt der Ursprung häufig nicht im Bein selbst, sondern in der Lendenwirbelsäule: Gereizte Nerven wie der Ischiasnerv senden ihre Schmerzsignale entlang der gesamten Nervenbahn bis in den Fuß. Konzepte wie Nervenkompression, Spinalkanalstenose, Gefäßerkrankungen und ergonomische Hilfsmittel spielen bei Ursache und Behandlung gleichermaßen eine Rolle.
Von gezielten Dehnübungen und Physiotherapie über ergonomische Entlastung beim Sitzen bis hin zur medikamentösen Behandlung und in schweren Fällen operativen Eingriffen stehen zahlreiche Maßnahmen zur Verfügung. Leichte, gelegentliche Beschwerden lassen sich oft mit Bewegung und Haltungskorrektur in den Griff bekommen. Halten die Schmerzen an, werden stärker oder treten zusammen mit Taubheit oder Lähmungserscheinungen auf, ist eine ärztliche Abklärung unerlässlich.
Inhaltsverzeichnis
- Was sind ziehende Schmerzen im Bein?
- Was sind die Ursachen für ziehende Schmerzen im Bein?
- Wie fühlen sich ziehende Schmerzen im Bein an?
- In welchen Situationen treten ziehende Schmerzen im Bein auf?
- Was hilft gegen ziehende Schmerzen im Bein?
- Wie können Sie ziehenden Schmerzen im Bein vorbeugen?
- Wie werden ziehende Schmerzen im Bein diagnostiziert?
- Fazit zu den Ursachen, Symptomen und Behandlung von ziehenden Schmerzen im Bein
- Häufig gestellte Fragen zu ziehenden Schmerzen im Bein
Was sind ziehende Schmerzen im Bein?
Ziehende Beinschmerzen zeichnen sich durch eine charakteristische Schmerzqualität aus: ein langsames, streckendes Gefühl entlang des Beins, das sich von stechenden, brennenden oder pochenden Schmerzen deutlich unterscheidet. Typische Lokalisationen sind das Gesäß, die Oberschenkelrückseite, die Außenseite von Ober- und Unterschenkel sowie die Wade, gelegentlich strahlt das Ziehen bis in den Fuß aus.

Ziehende Beinschmerzen stellen keine eigenständige Diagnose dar, sondern sind ein Symptom, das auf verschiedene zugrunde liegende Strukturen hinweisen kann. Die Nervenreizung, also die Reizung oder Kompression eines Nervs, ist dabei ebenso denkbar wie muskuläre Schmerzen, Gefäßerkrankungen oder Gelenkprobleme. Diese vier Differenzierungskategorien bilden den Rahmen für das Verständnis ziehender Beinschmerzen und werden in den folgenden Abschnitten vertieft.
Wie unterscheiden sich ziehende Beinschmerzen von anderen Schmerzarten?
Die Art des Schmerzes kann erste Hinweise auf die betroffene Struktur geben. Eine möglichst genaue Einordnung der Schmerzqualität erleichtert die ärztliche Diagnostik erheblich und hilft Betroffenen, ihre Beschwerden treffend zu schildern.
| Schmerzart | Typisches Gefühl | Mögliche Struktur | Beispiel |
|---|---|---|---|
| Ziehend | Langsam streckendes Gefühl entlang des Beins | Nerven, tiefe Muskeln | Ischiasschmerz |
| Stechend | Plötzlicher, punktueller Schmerz | Gelenke, Knochen | Kniearthrose |
| Brennend | Oberflächliches Hitzegefühl | Periphere Nerven | Polyneuropathie |
| Pochend/pulsierend | Rhythmisches Klopfen | Gefäße | Thrombose |
| Krampfartig | Plötzliches Zusammenziehen | Muskeln | Wadenkrampf |
Schmerzempfindungen sind subjektiv und können sich überlagern. Betroffene, die Schmerzen in den Beinen wie Muskelkater beschreiben, berichten häufig von einer tiefen, dumpfen Komponente, die typischerweise auf Muskeln oder tiefe Nerven hinweist. Ziehende Schmerzen deuten dabei besonders häufig auf eine Nerven- oder tiefe Muskelbeteiligung hin.
Können ziehende Beinschmerzen auf eine Nervenreizung hindeuten?
Nerven, die aus der Lendenwirbelsäule austreten und das gesamte Bein versorgen, können durch Druck oder Reizung Schmerzsignale entlang ihres gesamten Verlaufs aussenden. Dieses Phänomen wird als „fortgeleiteter Schmerz” oder radikuläre Ausstrahlung bezeichnet, also die Weiterleitung von Schmerzsignalen entlang einer Nervenwurzel. Der Ischiasnerv, der längste Nerv des menschlichen Körpers, verläuft vom unteren Rücken über das Gesäß bis in den Fuß und ist das prominenteste Beispiel dafür.
Nervenbedingte Beinschmerzen folgen einem charakteristischen Muster: Der Schmerz verläuft streifenförmig entlang des Nervs, wird durch bestimmte Bewegungen wie Vorbeugen, Husten oder Niesen verstärkt und tritt häufig einseitig auf. Begleitsymptome wie Kribbeln, Taubheitsgefühl oder Muskelschwäche sind zusätzliche Hinweise darauf, dass ein Nerv beteiligt ist.
Nicht jeder ziehende Schmerz im Bein hat jedoch eine nervliche Ursache. Muskuläre oder vaskuläre Ursachen können ähnliche Empfindungen auslösen, und die Unterscheidung gelingt erst durch die genaue Betrachtung von Begleitsymptomen und Auslösern.
Welche Strukturen im Bein können betroffen sein?
Das Bein ist aus mehreren Gewebeschichten aufgebaut, und jede davon kann Schmerzen verursachen. Die betroffene Struktur bestimmt den Schmerzcharakter, die Lokalisation und die geeignete Behandlungsstrategie.
- Nerven (peripher und spinal): Nervenschmerzen folgen dem Verlauf der Nervenbahn, strahlen häufig vom Rücken aus und werden von Kribbeln oder Taubheit begleitet.
- Muskeln und Sehnen: Muskuläre Zugschmerzen sind örtlich begrenzt, treten belastungsabhängig auf und fühlen sich vergleichbar mit starkem Muskelkater an.
- Blutgefäße (Arterien und Venen): Gefäßbedingte Beschwerden äußern sich bei arteriellen Ursachen als belastungsabhängiger Schmerz, bei venösen Ursachen als Schwere- und Spannungsgefühl.
- Gelenke (Hüfte, Knie, Sprunggelenk): Gelenkbezogene Zugschmerzen sind bewegungsabhängig, morgens oft von Steifheit begleitet und nehmen bei anhaltender Belastung zu.
- Faszien und Bindegewebe: Fasziale Schmerzen sind großflächig ziehend, häufig positionsabhängig und bei Verklebungen dauerhaft vorhanden.
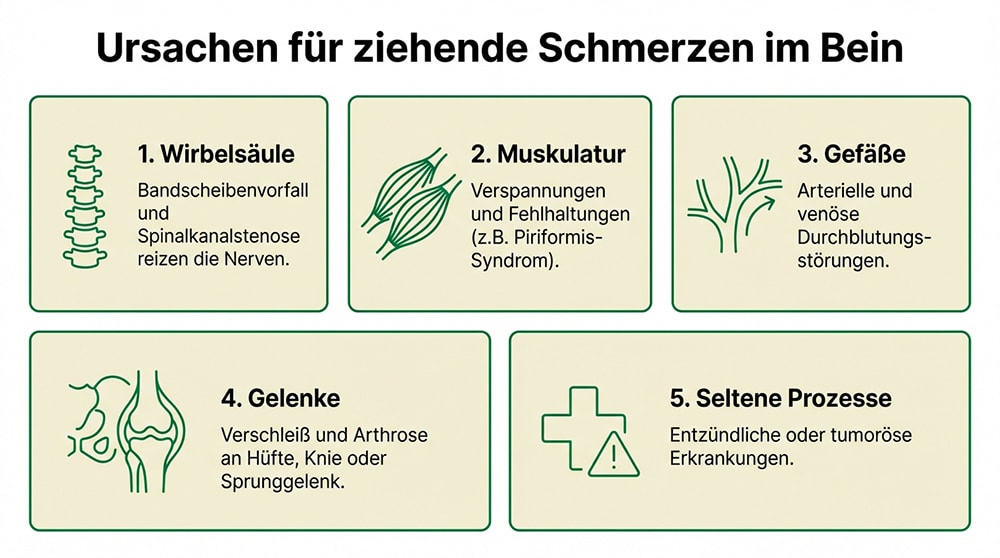
Was sind die Ursachen für ziehende Schmerzen im Bein?
Ziehende Schmerzen im Bein haben selten eine einzelne, isolierte Ursache. Entscheidend ist, dass der Ursprung häufig nicht im Bein selbst liegt, sondern in der Lendenwirbelsäule: Von dort aus können gereizte Nerven Schmerzen entlang ihres gesamten Verlaufs bis in den Fuß ausstrahlen, radikuläre Schmerzen (Schmerzen, die entlang einer gereizten Nervenwurzel ausstrahlen) also weit vom eigentlichen Entstehungsort entfernt wahrgenommen werden.
Die Ursachen lassen sich in fünf übergeordnete Kategorien einteilen: wirbelsäulenbedingte Ursachen wie Bandscheibenvorfall und Spinalkanalstenose, muskuläre Ursachen durch Verspannungen und Fehlhaltungen, vaskuläre Ursachen durch Durchblutungsstörungen, degenerative Gelenkerkrankungen sowie, seltener, entzündliche oder tumoröse Prozesse. Die Identifikation der genauen Ursache ist die Grundlage für jede wirksame Behandlung.
Die folgenden Abschnitte vertiefen die einzelnen Ursachenkategorien:
- Bandscheibenvorfall und Ischiasbeschwerden – erklärt, wie ein Bandscheibenvorfall den Ischiasnerv reizt und klassische, ins Bein ausstrahlende Schmerzen auslöst.
- Spinalkanalstenose und Wirbelkanalverengung – beschreibt, wie eine Einengung des Wirbelkanals die Nervenwurzeln komprimiert und gehabhängige Beinschmerzen verursacht.
- Muskuläre Verspannungen und Fehlhaltungen – zeigt, wie Fehlhaltungen und das Piriformis-Syndrom nervenähnliche Beschwerden erzeugen können.
- Durchblutungsstörungen und Gefäßerkrankungen – unterscheidet arterielle und venöse Ursachen für ziehende Beinschmerzen.
- Gelenkerkrankungen und Verschleiß – erläutert, wie Arthrose an Hüfte, Knie oder Sprunggelenk Zugschmerzen im Bein auslöst.
1. Bandscheibenvorfall und Ischiasbeschwerden
Beim Bandscheibenvorfall tritt der gallertartige Kern einer Bandscheibe, der sogenannte Nucleus pulposus, durch den äußeren Faserring aus und drückt auf eine Nervenwurzel. Dieser Druck auf die Nervenwurzeln L4, L5 oder S1 der Lendenwirbelsäule löst den klassischen Ischiasschmerz aus: ein ziehendes bis stechendes Beschwerdebild, das vom unteren Rücken über das Gesäß in das Bein ausstrahlt. Das genaue Schmerzmuster verrät dabei, welche Etage der Lendenwirbelsäule betroffen ist: Das L4-Syndrom zieht über die Oberschenkelvorderseite zur Innenseite des Unterschenkels und kann die Kniestreckung schwächen; das L5-Syndrom verläuft über die Außenseite des Oberschenkels bis zum großen Zeh und erschwert den Hackenstand; das S1-Syndrom zieht über die Beinrückseite bis zur kleinen Zehe und beeinträchtigt den Zehenstand.
Die Beschwerden beginnen typischerweise im unteren Rücken und ziehen über die Gesäßmuskulatur entlang der Oberschenkelrückseite bis in die Wade oder den Fuß. Husten, Niesen oder Pressen verstärken den Schmerz charakteristischerweise, weil dadurch der Druck im Spinalkanal kurzzeitig steigt. Ziehende Schmerzen im Bein treten beim Bandscheibenvorfall häufig einseitig auf, was ein wichtiger diagnostischer Hinweis ist. Da langes Sitzen ohne Haltungswechsel die Bandscheiben dauerhaft belastet, empfiehlt sich ergänzend die Auseinandersetzung mit dem richtigen Sitzen am Schreibtisch.
Die drei wichtigsten Risikofaktoren sind langes Sitzen ohne Haltungswechsel, schweres Heben mit rundem Rücken und die altersbedingte Bandscheibendegeneration.
2. Spinalkanalstenose und Wirbelkanalverengung
Bei einer Spinalkanalstenose, der Verengung des Wirbelkanals, wird der Kanal, durch den das Rückenmark und die Nervenwurzeln verlaufen, durch knöcherne Anbauten, verdickte Bänder oder degenerative Veränderungen eingeengt. Diese Einengung komprimiert die Nerven und führt zu ziehenden Beinschmerzen, die besonders beim Gehen und Stehen auftreten.
Das charakteristische Symptommuster der Spinalkanalstenose ist die sogenannte Claudicatio spinalis: Die Schmerzen entstehen beim Gehen und bessern sich deutlich beim Vorbeugen oder Hinsetzen, weil diese Haltungen den Wirbelkanal geringfügig weiten. Dieses Muster unterscheidet sich klar vom Bandscheibenvorfall, bei dem Sitzen die Beschwerden oft verschlechtert. Betroffen sind überwiegend Menschen über 60 Jahre, da die Stenose in der Regel Folge jahrelanger degenerativer Veränderungen ist.
Von der Schaufensterkrankheit (pAVK) lässt sich die Spinalkanalstenose durch einen einfachen Unterschied abgrenzen: Bei beiden treten Beinschmerzen beim Gehen auf. Bei der Stenose hilft Vorbeugen, bei der pAVK genügt es, stehenzubleiben.
3. Muskuläre Verspannungen und Fehlhaltungen
Chronische Fehlhaltungen, etwa durch langes Sitzen in gebeugter Position, führen zu Verkürzungen und Verspannungen der Hüftbeuger, der Gesäßmuskulatur und der hinteren Oberschenkelmuskulatur. Verspannte Muskeln können dabei auf benachbarte Nerven drücken und so ziehende Schmerzen auslösen, die einem Bandscheibenvorfall täuschend ähnlich sehen. Betroffene berichten dabei häufig von Schmerzen in den Beinen wie Muskelkater, die aber durch keine sportliche Belastung erklärbar sind.
Das Piriformis-Syndrom ist das bekannteste Beispiel für muskulär bedingte Beinschmerzen: Der birnenförmige Muskel (Musculus piriformis) liegt tief im Gesäß und verläuft in unmittelbarer Nähe des Ischiasnervs. Bei Verhärtung oder Verkrampfung drückt er auf den Nerv und verursacht ziehende Schmerzen entlang der Beinrückseite, ein Beschwerdebild, das regelmäßig mit einem Bandscheibenvorfall verwechselt wird und daher eine sorgfältige Differenzialdiagnose erfordert.
Verstärkend wirken einseitige körperliche Belastung, mangelnde Bewegung, stressbedingte Muskelanspannung sowie eine ungünstige Sitzposition am Arbeitsplatz oder im Auto.
4. Durchblutungsstörungen und Gefäßerkrankungen
Die periphere arterielle Verschlusskrankheit (pAVK, eine Erkrankung der Beinarterien durch Arteriosklerose) ist die häufigste vaskuläre Ursache für ziehende Beinschmerzen. Verengungen der Beinarterien führen zu einer Minderversorgung der Muskeln mit Sauerstoff. Die volkstümliche Bezeichnung Schaufensterkrankheit beschreibt das Symptombild treffend: belastungsabhängige Wadenschmerzen, die zum Stehenbleiben zwingen. Die Schwere der pAVK wird nach Fontaine in vier Stadien eingeteilt, wobei die Gehstrecke als zentrales Kriterium gilt. Im Stadium I besteht noch Beschwerdefreiheit als Zufallsbefund, im Stadium IIa ist die schmerzfreie Gehstrecke auf über 200 Meter begrenzt, im Stadium IIb auf unter 200 Meter. Im Stadium III treten Ruheschmerzen auf, häufig nachts im Liegen; Schmerzen im rechten Bein im Ruhezustand oder im linken Bein, die in dieser Situation erstmals erscheinen, können auf dieses fortgeschrittene Stadium hinweisen. Stadium IV ist durch Gewebeschäden wie Nekrose oder Gangrän gekennzeichnet und erfordert sofortiges Handeln.
Venöse Ursachen äußern sich anders: Krampfadern und chronisch-venöse Insuffizienz verursachen ein schweres, ziehendes Gefühl, besonders nach langem Stehen oder Sitzen. Besondere Vorsicht ist bei der tiefen Beinvenenthrombose (dem Verschluss einer tiefen Beinvene durch ein Blutgerinnsel) geboten: Einseitige Schwellung, Überwärmung und ein ziehendes Gefühl in der Wade sind Warnsignale, die eine sofortige ärztliche Abklärung erfordern.
Gefäßbedingte Beinschmerzen lassen sich von nervenbedingten durch ihr Muster abgrenzen: Arterielle Schmerzen sind belastungsabhängig und bessern sich in Ruhe; venöse Beschwerden verschlechtern sich nach langem Stehen und bessern sich durch Hochlagern der Beine.
5. Gelenkerkrankungen und Verschleiß
Arthrose in Hüft-, Knie- oder Sprunggelenk kann ziehende Schmerzen im Bein auslösen, die auf den ersten Blick anderen Ursachen ähneln. Der Mechanismus: Durch den Abbau des Gelenkknorpels reiben Knochenoberflächen aufeinander, die Gelenkkapsel entzündet sich, und umliegende Muskeln, Sehnen und Bänder werden gereizt. Die Hüftarthrose (Coxarthrose, die degenerative Erkrankung des Hüftgelenks) ist dabei die häufigste Ursache für ziehende Schmerzen im Oberschenkel und in der Leiste.
Der typische Schmerzverlauf bei Gelenkarthrose beginnt als Anlaufschmerz nach Ruhephasen, der sich bei Bewegung zunächst bessert, bei längerer Belastung aber zunimmt. Im Unterschied zu Nervenschmerzen strahlt der Gelenkschmerz selten unter das Knie aus und geht nicht mit Kribbeln oder Taubheit einher.

Wie fühlen sich ziehende Schmerzen im Bein an?
Die genaue Beschreibung des Schmerzempfindens ist für die Diagnose entscheidend. Viele Betroffene tun sich schwer, den Charakter ihrer Beschwerden in Worte zu fassen. Typische Formulierungen, die Patienten verwenden, sind „wie ein Ziehen”, „wie ein Muskelkater, der einfach nicht aufhört” oder „wie ein Strom, der durch das Bein fließt”. Diese scheinbar subjektiven Beschreibungen liefern dem behandelnden Arzt konkrete Hinweise.
Neben dem Schmerzcharakter spielen Begleitsymptome eine wichtige Rolle. Taubheitsgefühl, Kribbeln oder Muskelschwäche sind diagnostisch bedeutsam und helfen dabei, eine Nervenbeteiligung von rein muskulären Beschwerden zu unterscheiden. Diese beiden Aspekte, Schmerzcharakter und Begleitsymptome, stehen im Mittelpunkt der folgenden Abschnitte. Wer unsicher ist, ob es sich um Nerven- oder Muskelschmerzen handelt, findet in der vertieften Unterscheidung von Nerven- und Muskelschmerzen weitere Orientierung.
Fühlen sich Nervenschmerzen im Bein anders an als Muskelschmerzen?
Nervenschmerzen, in der Fachsprache als neuropathische Schmerzen bezeichnet, fühlen sich häufig elektrisierend, einschießend oder brennend-ziehend an. Sie folgen einem streifenförmigen Verlauf entlang des betroffenen Nervs, strahlen oft vom Rücken oder Gesäß aus und treten häufig auch in Ruhe auf. Bestimmte Positionen, besonders eine starke Hüftbeugung oder Druck auf die Lendenwirbelsäule, können die Beschwerden schlagartig verstärken.
Muskelschmerzen hingegen fühlen sich dumpf, drückend und, ähnlich wie starke Schmerzen in den Beinen wie Muskelkater, lokal begrenzt an. Sie sind auf die betroffene Muskelgruppe konzentriert, nehmen bei Belastung zu und bessern sich zuverlässig durch Ruhe und Wärme. Tastbare Verhärtungen, sogenannte Triggerpunkte, sind ein weiteres charakteristisches Merkmal.
| Merkmal | Nervenschmerz | Muskelschmerz |
|---|---|---|
| Schmerzcharakter | Einschießend, brennend, elektrisierend | Dumpf, drückend, wie Muskelkater |
| Verlauf | Streifenförmig entlang des Nervs | Lokal begrenzt auf den Muskel |
| Auslöser | Bestimmte Positionen, Husten, Niesen | Belastung, Bewegung |
| Begleitsymptome | Kribbeln, Taubheit, Muskelschwäche | Verhärtung, Druckempfindlichkeit |
| Ruhe | Oft auch in Ruhe vorhanden | Bessert sich in Ruhe |
Können ziehende Schmerzen im Bein mit Taubheit oder Kribbeln einhergehen?
Ziehende Beinschmerzen werden häufig von Taubheitsgefühl, Kribbeln oder einem pelzigen Gefühl begleitet. Medizinisch werden diese Empfindungen als Parästhesien bezeichnet, also fehlerhafte Empfindungssignale, die entstehen, wenn ein Nerv gereizt oder komprimiert ist. Der betroffene Nerv sendet neben Schmerzsignalen auch fehlerhafte Empfindungssignale aus, die das Gehirn als Kribbeln, Ameisenlaufen oder Taubheit interpretiert.
Bestimmte Begleitsymptome erfordern eine sofortige ärztliche Abklärung, da sie auf ernsthafte neurologische Komplikationen hinweisen können:
- Zunehmende Muskelschwäche: Wenn der Fuß nicht mehr richtig angehoben werden kann (Fußheberschwäche), deutet dies auf eine Schädigung der entsprechenden Nervenwurzel hin.
- Blasen- oder Darmstörungen: Harnverhalten oder unkontrollierter Stuhlgang zusammen mit Beinschmerzen sind Hinweise auf ein Cauda-equina-Syndrom, einen neurologischen Notfall, bei dem die untersten Nervenwurzeln des Rückenmarks komprimiert werden. Eine operative Dekompression sollte idealerweise innerhalb von 24 bis 48 Stunden nach Symptombeginn erfolgen, um dauerhafte Schäden zu verhindern.
- Beidseitige Taubheit im Intimbereich: Die sogenannte Reithosenanästhesie, ein Taubheitsgefühl im Genital- und Gesäßbereich, ist ein kritisches Warnsymptom und erfordert die sofortige Vorstellung in einer Notaufnahme.
- Rasch fortschreitende Taubheit: Ein Taubheitsgefühl, das sich innerhalb weniger Stunden ausbreitet, muss umgehend abgeklärt werden.
Gelegentliches Kribbeln nach langem Sitzen ist hingegen häufig harmlos und durch eine ungünstige Sitzposition bedingt. Entscheidend sind die Dauer, die Häufigkeit und die Intensität der Begleitsymptome.
In welchen Situationen treten ziehende Schmerzen im Bein auf?
Die Situation, in der ziehende Beinschmerzen auftreten oder sich verstärken, liefert wichtige Hinweise auf die zugrunde liegende Ursache. Betroffene, die gezielt beobachten, wann, wo und unter welchen Umständen die Schmerzen entstehen, können die ärztliche Diagnostik entscheidend unterstützen und beschleunigen.
Vier typische Situationskategorien lassen sich unterscheiden: Sitzen und Autofahren, Liegen und Nachtruhe, körperliche Belastung und Sport sowie einseitige Schmerzen in einem Bein. Jede Situation weist auf unterschiedliche Mechanismen hin, von der Nervenkompression durch anhaltende Hüftbeugung bis hin zu Durchblutungsproblemen bei körperlicher Aktivität.
Die folgenden Abschnitte beschreiben die situativen Auslöser im Detail:
- Ziehende Schmerzen im Bein beim Sitzen und Autofahren – erklärt, warum gebeugte Hüftposition und Fahrzeugvibrationen die Nervenkompression verstärken.
- Ziehende Schmerzen beim Liegen und in der Nacht – beschreibt, warum Ruheschmerzen diagnostisch besonders bedeutsam sind.
- Ziehende Schmerzen nach dem Sport oder bei Belastung – unterscheidet harmlosen Belastungsschmerz von ernsthafteren Ursachen.
- Einseitige Schmerzen im linken oder rechten Bein – erläutert, welche diagnostischen Schlüsse die Seitenzuordnung erlaubt.
Ziehende Schmerzen im Bein beim Sitzen und Autofahren
Die gebeugte Hüftposition beim Sitzen erhöht den Druck auf die Bandscheiben der Lendenwirbelsäule und kann den Ischiasnerv in seinem Verlauf durch die Gesäßmuskulatur komprimieren. Der Piriformis-Muskel verkürzt sich in der Sitzposition und drückt dabei auf den darunterliegenden Nerv. Langes, ununterbrochenes Sitzen verstärkt diesen Effekt: Ziehende Schmerzen im Bein beim Sitzen entstehen oft nicht sofort, sondern nach einer Weile anhaltender Belastung ohne Positionswechsel.
Autofahren stellt dabei eine besondere Belastung dar. Die tiefe Sitzposition mit stark gebeugter Hüfte, Vibrationen des Fahrzeugs, die fehlende Möglichkeit zur freien Positionsveränderung und die einseitige Belastung durch Pedalarbeit kombinieren sich zu einer Belastung, die selbst kurze Strecken unangenehm machen kann. Ein entscheidender Faktor: Fahrzeugvibrationen liegen häufig im Frequenzbereich von 4 bis 5 Hertz, was der natürlichen Resonanzfrequenz der menschlichen Wirbelsäule entspricht. Dadurch erhöht sich die Muskelermüdung, und die Belastung der Bandscheiben steigt, was Rücken- und Ischiasbeschwerden begünstigt. Ziehende Schmerzen im Bein beim Autofahren setzen deshalb häufig bereits nach 20 bis 30 Minuten Fahrt ein und bessern sich nach dem Aussteigen und Umhergehen.

Es lohnt sich, die genaue Sitzdauer zu dokumentieren, nach der die Schmerzen einsetzen, und zu notieren, ob ein Positionswechsel sofortige Linderung bringt. Beides sind diagnostisch relevante Informationen für den behandelnden Arzt.
Ziehende Schmerzen im Bein beim Liegen und in der Nacht
Ziehende Schmerzen im Bein beim Liegen deuten häufig auf eine Nervenkompression hin. Die Entspannung der Muskulatur verändert die Druckverhältnisse an der Wirbelsäule, und bestimmte Liegepositionen, insbesondere die Rückenlage mit gestreckten Beinen oder die Seitenlage mit überkreuzten Beinen, können Nerven zusätzlich belasten. Hinzu kommt, dass das Fehlen von Ablenkung in der Nacht die Schmerzwahrnehmung intensiviert, sodass Beschwerden, die tagsüber kaum auffallen, nachts als deutlich stärker wahrgenommen werden.
Ziehende Schmerzen in den Beinen nachts haben darüber hinaus einen eigenständigen diagnostischen Wert. Ruheschmerzen, die ausschließlich oder vorwiegend nachts auftreten, können auf eine fortgeschrittene Durchblutungsstörung (pAVK Stadium III) hinweisen und erfordern zeitnah eine ärztliche Abklärung. Davon abzugrenzen sind nächtliche Muskelkrämpfe, die durch Magnesiummangel oder Dehydration ausgelöst werden und mit einem plötzlichen, krampfartigen Schmerz einhergehen.
Nervenschmerzen bessern sich häufig in der Seitenlage mit leicht angezogenen Beinen, weil diese Position die Lendenwirbelsäule entlastet. In Rückenlage mit gestreckten Beinen hingegen nehmen sie typischerweise zu.
Ziehende Schmerzen im Bein nach dem Sport oder bei Belastung
Ziehende Beinschmerzen nach dem Sport gehen häufig auf muskuläre Überlastung zurück: Mikroverletzungen in den Muskelfasern, wie sie beim klassischen Muskelkater entstehen, eine Überdehnung von Sehnen oder eine Reizung der Faszien sind typische Ursachen. Diese Beschwerden, die sich wie intensive Schmerzen in den Beinen bzw. wie Muskelkater anfühlen können, erreichen ihren Höhepunkt typischerweise 24 bis 48 Stunden nach der Belastung und klingen innerhalb weniger Tage von selbst ab.
Warnzeichen, die auf ernstere Ursachen hinweisen, sind dagegen Schmerzen, die sofort bei Belastungsbeginn auftreten und zum Abbrechen zwingen (möglicher Hinweis auf pAVK oder Stressfraktur), Schmerzen, die nach mehreren Wochen nicht abklingen (chronische Sehnenreizung), oder begleitendes Kribbeln und Taubheit, das auf eine Nervenbeteiligung, etwa durch ein Kompartmentsyndrom, hindeutet.
Einseitige Schmerzen im linken oder rechten Bein
Einseitige ziehende Beinschmerzen sind ein wichtiger diagnostischer Hinweis. Sie sprechen häufig für eine lokale Ursache: eine Nervenwurzelkompression auf der betroffenen Seite, eine einseitige muskuläre Verspannung oder eine Gelenkproblematik. Ob es sich um ziehende Schmerzen im linken Bein oder im rechten Bein handelt, macht medizinisch keinen grundsätzlichen Unterschied, da die Ursachenmechanismen auf beiden Seiten identisch sind.
Die Seitenzuordnung gewinnt in bestimmten Situationen dennoch an diagnostischer Bedeutung: Bei einem Bandscheibenvorfall zeigt die betroffene Seite, welche Nervenwurzel komprimiert ist. Bei plötzlicher einseitiger Schwellung in Kombination mit ziehenden Schmerzen muss eine tiefe Beinvenenthrombose ausgeschlossen werden. Schmerzen im rechten Bein im Ruhezustand oder im linken, die beidseitig auftreten, können dagegen eher auf systemische Ursachen wie eine Polyneuropathie hinweisen.
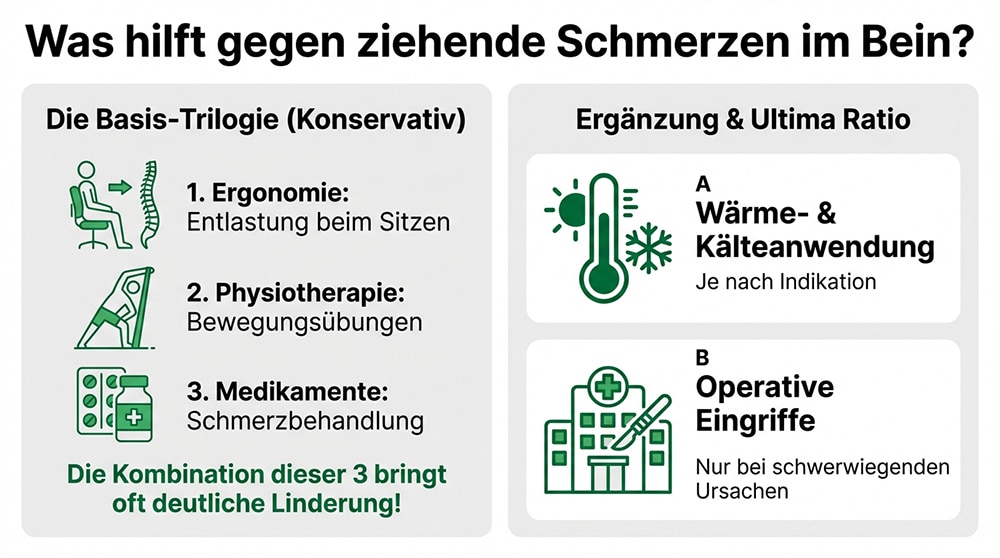
Was hilft gegen ziehende Schmerzen im Bein?
Die Behandlung ziehender Beinschmerzen richtet sich stets nach der zugrunde liegenden Ursache. Das Therapieprinzip ist gestuft: In den meisten Fällen beginnt die Behandlung konservativ, mit Physiotherapie, gezielter Bewegung und ergonomischer Entlastung. Erst wenn konservative Maßnahmen über einen ausreichenden Zeitraum keine hinreichende Linderung bringen, werden medikamentöse oder operative Optionen in Betracht gezogen.
Fünf Behandlungssäulen stehen zur Verfügung: ergonomische Entlastung beim Sitzen, Physiotherapie und gezielte Bewegungsübungen, medikamentöse Schmerzbehandlung, Wärme- und Kälteanwendungen sowie operative Eingriffe bei schwerwiegenden Ursachen. Viele Betroffene erfahren bereits durch die Kombination der ersten drei Maßnahmen eine deutliche Linderung.
Die folgenden Abschnitte erläutern die einzelnen Behandlungssäulen:
- Ergonomische Entlastung beim Sitzen – beschreibt, wie eine optimierte Sitzposition die Nervenkompression reduziert und den Schmerzkreislauf unterbricht.
- Physiotherapie und gezielte Bewegungsübungen – erklärt das Wirkprinzip von Nervengleitübungen, Rumpfstabilisation und manueller Therapie.
- Medikamentöse Schmerzbehandlung – gibt einen Überblick über Wirkstoffgruppen und deren Einsatzgebiete.
- Wärme- und Kälteanwendungen – hilft bei der Entscheidung, wann welche Methode sinnvoll ist.
- Operative Maßnahmen bei schweren Ursachen – beschreibt Indikationen und gängige Verfahren.
Ergonomische Entlastung beim Sitzen
Langes Sitzen in ungünstiger Position gehört zu den häufigsten Auslösern für ziehende Beinschmerzen. Eine ergonomische Sitzanpassung kann die Nervenkompression im Bereich der Lendenwirbelsäule und des Gesäßes reduzieren und dadurch den Schmerzkreislauf durchbrechen. Wer zugleich unter ziehenden Schmerzen im Bein beim Sitzen und Liegen leidet, profitiert besonders von einer konsequenten Entlastung während der Sitzphasen.
Das orthopädische VitaL-Hüftkissen der Firma Bärle Kissen Manufaktur GmbH wurde speziell für die Entlastung bei langem Sitzen entwickelt. Die ergonomische Form unterstützt eine aufrechte Beckenstellung und reduziert den Druck auf die Lendenwirbelsäule und den Ischiasnerv – eine alltagstaugliche Lösung für Büro, Auto und zu Hause. Für Betroffene nach orthopädischen Eingriffen bietet der Produktbereich der Arthrodesenkissen zur Entlastung beim Sitzen eine speziell angepasste Alternative.
Das Funktionsprinzip basiert auf der speziellen Formgebung des Kissens: Sie kippt das Becken leicht nach vorne, wodurch die natürliche Lordose der Lendenwirbelsäule unterstützt wird. Dadurch verringert sich der Druck auf die Bandscheiben und Nervenwurzeln. Die gleichmäßige Druckverteilung über die Sitzfläche entlastet zudem den Piriformis-Muskel und reduziert die Nervenkompression im Gesäßbereich. Der Kissenkern besteht aus hochdichtem Polyurethan-Schaumstoff mit einem Raumgewicht von 64 kg/m³, was eine hohe Formstabilität und eine Stützkraft bis 110 kg Körpergewicht gewährleistet – deutlich langlebiger als die bei Standardprodukten üblichen Schaumstoffe mit einem Raumgewicht von etwa 35 kg/m³.
- Entlastung der Lendenwirbelsäule durch Unterstützung der natürlichen Beckenkippung.
- Reduktion des Drucks auf den Ischiasnerv beim Sitzen.
- Einsetzbar an Bürostuhl, Autositz, Esszimmerstuhl und Rollstuhl.
- Qualität „Made in Germany” aus der Bärle Kissen Manufaktur in Horgenzell.
Neben einem ergonomischen Sitzkissen unterstützen regelmäßige Sitzpausen alle 30 bis 40 Minuten, die korrekte Stuhlhöhe mit leicht abfallenden Oberschenkeln und ein bewusster Haltungswechsel die Wirkung dauerhaft.
Physiotherapie und gezielte Bewegungsübungen
Physiotherapie wirkt bei ziehenden Beinschmerzen auf mehreren Ebenen gleichzeitig: Sie stärkt die Rumpfmuskulatur zur Stabilisierung der Wirbelsäule, dehnt verkürzte Muskeln wie Hüftbeuger, Piriformis und hintere Oberschenkelmuskulatur, mobilisiert die Nerven durch gezielte Übungen und korrigiert ungünstige Bewegungsmuster, die langfristig zur Entstehung der Beschwerden beigetragen haben.
Die folgenden Maßnahmen kommen dabei am häufigsten zum Einsatz:
- Nervengleitübungen (Neurodynamik): Diese Übungen, bei denen der Nerv sanft durch seinen Gleitkanal bewegt wird, mobilisieren den Ischiasnerv und lösen Verklebungen im Nervengleitkanal – besonders wirksam bei Beschwerden durch Bandscheibenprobleme.
- Rumpfstabilisationsübungen: Eine gestärkte Tiefenmuskulatur, insbesondere Multifidi und Transversus abdominis, entlastet die Wirbelsäule und reduziert dadurch die Nervenkompression dauerhaft.
- Dehnübungen für Hüftbeuger und Piriformis: Die gezielte Dehnung verkürzter Muskeln senkt den Druck auf den Ischiasnerv und verbessert die Beweglichkeit im Hüftbereich.
- Manuelle Therapie: Durch die gezielte Mobilisierung blockierter Wirbelsäulensegmente und die Lockerung verspannter Muskulatur durch den Therapeuten können Schmerzen kurzfristig gelindert und die Beweglichkeit verbessert werden.
Physiotherapie sollte unter professioneller Anleitung begonnen werden. Die erlernten Übungen lassen sich anschließend eigenständig zu Hause fortführen; eine Trainingsfrequenz von drei bis fünf Mal pro Woche dient dabei als Orientierung.
Medikamentöse Schmerzbehandlung
Medikamente lindern bei ziehenden Beinschmerzen die Beschwerden, beseitigen aber nicht ihre Ursache. Ihr Einsatz ist sinnvoll zur Akutbehandlung und um den Einstieg in Physiotherapie und Bewegung zu ermöglichen, der bei starken Schmerzen sonst nicht gelingt.
Die wichtigsten Wirkstoffgruppen im Überblick:
- NSAR (Ibuprofen, Diclofenac): Diese entzündungshemmenden Schmerzmittel reduzieren sowohl Entzündungsreaktionen als auch den Schmerz. Für einen Langzeitgebrauch sind sie aufgrund des Magen-Darm-Risikos nicht geeignet.
- Muskelrelaxantien: Sie lösen muskuläre Verspannungen und lindern dadurch bei muskulär bedingten Beschwerden wirksam den Schmerz. Müdigkeit ist eine häufige Nebenwirkung, die bei der Anwendung berücksichtigt werden sollte.
- Neuropathische Schmerzmedikamente (Gabapentin, Pregabalin): Diese Wirkstoffe kommen gezielt bei Nervenschmerzen zum Einsatz, die auf klassische Schmerzmittel nicht ausreichend ansprechen. Sie sind verschreibungspflichtig und sollten nur nach ärztlicher Verordnung eingenommen werden.
- Kortison-Injektionen: Bei starker Nervenentzündung können gezielte epidurale Injektionen kurzfristig die Entzündungsreaktion hemmen und die Schmerzen deutlich reduzieren.
Die Wahl des geeigneten Medikaments hängt von der Ursache der Beschwerden ab und muss ärztlich abgestimmt werden. Eigenmedikation mit Schmerzmitteln sollte nicht länger als drei bis fünf Tage erfolgen.
Wärme- und Kälteanwendungen
Wärme ist bei muskulär bedingten ziehenden Beinschmerzen wirksam: Sie fördert die Durchblutung, entspannt verspannte Muskulatur und lindert den Schmerz spürbar. Als Anwendungsformen eignen sich Wärmflaschen, Körnerkissen, warme Bäder oder Wärmepflaster. Eine Anwendungsdauer von 15 bis 20 Minuten wird empfohlen.
Kälte hingegen ist bei akuten Entzündungen und Schwellungen die geeignetere Wahl: Sie reduziert die Entzündungsreaktion und hemmt die Schmerzweiterleitung. Kühlpacks sollten stets in ein Tuch eingewickelt werden, um Kälteschäden der Haut zu vermeiden. Kalte Kompressen wirken bei einer Anwendungsdauer von 10 bis 15 Minuten am besten.
| Kriterium | Wärme | Kälte |
|---|---|---|
| Indikation | Muskuläre Verspannungen, chronische Schmerzen | Akute Entzündung, Schwellung |
| Wirkung | Durchblutungsförderung, Muskelentspannung | Entzündungshemmung, Schmerzreduktion |
| Dauer | 15–20 Minuten | 10–15 Minuten |
| Kontraindikation | Akute Entzündung, offene Wunden | Durchblutungsstörungen, Raynaud-Syndrom |
Operative Maßnahmen bei schweren Ursachen
Eine Operation kommt bei ziehenden Beinschmerzen nur in Betracht, wenn konservative Maßnahmen über mindestens 6 bis 12 Wochen keine ausreichende Linderung gebracht haben oder wenn neurologische Ausfälle wie zunehmende Lähmungen oder Blasenstörungen auftreten. Die große Mehrheit der Betroffenen benötigt keinen operativen Eingriff.
Folgende Verfahren stehen bei schwerwiegenden Ursachen zur Verfügung:
- Mikrochirurgische Bandscheibenoperation (Mikrodiskektomie): Bei diesem Eingriff wird der vorgefallene Bandscheibenanteil unter dem Operationsmikroskop entfernt, um die betroffene Nervenwurzel zu entlasten. Die Indikation ist ein anhaltender Ischiasschmerz trotz konsequenter konservativer Therapie.
- Dekompressionsoperation bei Spinalkanalstenose: Durch die Entfernung von knöchernen Anbauten oder verdickten Bändern wird der Wirbelkanal erweitert und die Nerven werden entlastet. Sie kommt bei deutlicher Gehstreckeneinschränkung trotz konservativer Maßnahmen zum Einsatz.
- Gefäßchirurgische Eingriffe (Bypass, Stent): Bei fortgeschrittener pAVK kann die Durchblutung durch einen Bypass oder die Weitung der verengten Arterie mittels Stent wiederhergestellt werden. Indikationen sind Ruheschmerz oder kritische Ischämie.
Die Entscheidung zur Operation erfolgt stets individuell und in interdisziplinärer Abstimmung. Moderne minimalinvasive Verfahren haben die Erfolgsraten verbessert und die Erholungszeit deutlich verkürzt.
Wie können Sie ziehenden Schmerzen im Bein vorbeugen?
Viele Ursachen ziehender Beinschmerzen sind durch gezielte Prävention vermeidbar. Muskuläre Verspannungen, Fehlhaltungen und Nervenkompression durch langes Sitzen entstehen nicht über Nacht, sondern schleichend, und lassen sich durch konsequente Alltagsgewohnheiten erheblich reduzieren. Wer regelmäßig die drei Bereiche Bewegung, Sitzergonomie und Schlafposition optimiert, senkt das Risiko für wiederkehrende Beschwerden spürbar.
Die drei Präventionssäulen sind: regelmäßige Bewegung und Dehnübungen zur Erhaltung der Muskelbalance, ergonomische Sitzgestaltung zur Entlastung der Wirbelsäule im Alltag sowie eine gesunde Schlafposition zur Regeneration in der Nacht. Prävention muss keine zusätzliche Zeitinvestition bedeuten; kleine, konsequent umgesetzte Anpassungen im Alltag wirken bereits.
Die folgenden Abschnitte beschreiben die drei Präventionsbereiche:
- Regelmäßige Bewegung und Dehnübungen – erklärt, welche Übungstypen und Frequenzen die Muskelbalance erhalten und den Ischiasnerv entlasten.
- Ergonomisches Sitzen im Alltag und am Arbeitsplatz – beschreibt, wie die Sitzumgebung mit einfachen Anpassungen dauerhaft entlastet werden kann.
- Gesunde Schlafposition und passende Unterlage – zeigt, welche Liegepositionen die Wirbelsäule regenerieren lassen und welche sie belasten.

1. Regelmäßige Bewegung und Dehnübungen
Regelmäßige Bewegung ist die wichtigste Einzelmaßnahme zur Vorbeugung ziehender Beinschmerzen. Sie verfolgt drei Ziele gleichzeitig: die Kräftigung der Rücken- und Rumpfmuskulatur zur Stabilisierung der Wirbelsäule, die Verbesserung der Flexibilität durch Dehnung verkürzter Muskulatur sowie die Förderung der Durchblutung in Beinen und Lendenwirbelsäule.
Konkret empfehlen sich folgende Maßnahmen:
- Tägliches Dehnen der Beinrückseite und Hüftbeuger: Fünf bis zehn Minuten Dehnen nach dem Aufstehen oder vor dem Schlafengehen halten die Muskulatur geschmeidig und reduzieren dauerhaft den Druck auf den Ischiasnerv.
- Spaziergänge oder moderates Ausdauertraining: Dreißig Minuten Gehen, Radfahren oder Schwimmen an mindestens fünf Tagen pro Woche fördern die Durchblutung und erhalten die Muskelausdauer in den Beinen.
- Rumpfstabilisation: Gezielte Übungen für die Tiefenmuskulatur wie Plank oder Brücke, dreimal pro Woche durchgeführt, stabilisieren die Lendenwirbelsäule und verringern die Nervenkompression.
- Yoga oder Pilates: Diese ganzheitlichen Methoden kombinieren Dehnung, Kräftigung und Körperbewusstsein und sind besonders geeignet für Menschen, die eine abwechslungsreiche Trainingsroutine bevorzugen.
2. Ergonomisches Sitzen im Alltag und am Arbeitsplatz
Der durchschnittliche Büroangestellte sitzt acht bis zehn Stunden täglich, eine Dauerbelastung für Wirbelsäule, Bandscheiben und Nervenbahnen gleichermaßen. Bereits kleine ergonomische Anpassungen verbessern die Druckverhältnisse an der Lendenwirbelsäule nachhaltig und tragen dazu bei, ziehenden Schmerzen im Bein beim Autofahren und am Schreibtisch wirksam vorzubeugen. Wer ergonomisch sitzt, schützt seine Bandscheiben und entlastet gleichzeitig den Ischiasnerv – eine Investition, die sich langfristig auszahlt. Das VitaL-Hüftkissen für ergonomisches Sitzen im Alltag und Arbeitsplatz bietet dabei eine alltagstaugliche Unterstützung.
- Stuhlhöhe und Sitztiefe anpassen: Die optimale Einstellung sieht vor, dass die Oberschenkel leicht abfallen, der Kniewinkel etwas über 90 Grad liegt und die Füße vollständig auf dem Boden stehen. Ein zu tiefer Sitz verstärkt die Hüftbeugung und erhöht den Druck auf die Bandscheiben erheblich.
- Orthopädisches Sitzkissen einsetzen: Ein orthopädisches Sitzkissen wie das VitaL-Hüftkissen unterstützt die natürliche Beckenposition und entlastet die Lendenwirbelsäule – besonders wirksam bei langen Sitzphasen am Arbeitsplatz oder im Auto.
- Regelmäßige Positionswechsel einbauen: Die 40-15-5-Regel bietet eine praktische Orientierung: 40 Minuten sitzen, 15 Minuten stehen, 5 Minuten gehen. Dynamisches Sitzen mit kleinen Positionswechseln während des Sitzens entlastet die Bandscheiben und verbessert die Nährstoffversorgung des Knorpels.
- Bildschirm und Tastatur positionieren: Der obere Bildschirmrand sollte auf Augenhöhe sein, die Tastatur so platziert, dass die Schultern entspannt bleiben. Eine falsche Bildschirmposition erzwingt kompensatorische Fehlhaltungen, die sich bis in Rücken und Beine auswirken.
VitaL Steißbeinkissen – “Schmerz lass nach”
3. Gesunde Schlafposition und passende Unterlage
Die Schlafposition beeinflusst die Druckverhältnisse an der Wirbelsäule und den Nervenbahnen über Stunden. Wer sich fragt, was gegen ziehende Schmerzen in den Beinen nachts tun lässt, findet häufig bereits in einer Anpassung der Schlafposition eine spürbare Verbesserung.
Folgende Empfehlungen helfen dabei:
- Seitenlage mit Kissen zwischen den Knien: Diese Position hält die Wirbelsäule gerade und minimiert den Druck auf den Ischiasnerv. Ein festes Kissen, das Hüfte und Knie auf einer Linie hält, ist dabei die wichtigste Unterstützung. Ergänzend bieten [orthopädische Kissen für erholsamen Schlaf](/produkt-kategorie/orthopaedische-nackenkissen/) weitere Unterstützung für eine durchgängig ergonomische Nachtruhe.
- Rückenlage mit Knierolle: Ein Kissen unter den Knien entlastet die Lendenwirbelsäule und unterstützt ihre natürliche Krümmung, ohne dass die Muskulatur aktiv arbeiten muss.
- Bauchlage vermeiden: Die Bauchlage zwingt die Lendenwirbelsäule in ein Hohlkreuz und belastet die Nervenwurzeln zusätzlich. Sie ist bei Beinschmerzen die ungünstigste Schlafposition.
- Mittelfeste Matratze wählen: Eine mittelfeste Matratze stützt die Wirbelsäule, ohne Druckpunkte zu erzeugen. Eine durchgelegene Matratze lässt die Wirbelsäule in der Nacht abknicken und verhindert die notwendige Regeneration.
Wie werden ziehende Schmerzen im Bein diagnostiziert?
Die Diagnose ziehender Beinschmerzen folgt einem strukturierten Stufenschema. Die klinische Untersuchung mit körperlichen Tests ermöglicht in den meisten Fällen bereits eine fundierte Verdachtsdiagnose. Bildgebende Verfahren werden erst eingesetzt, wenn die klinische Untersuchung keine eindeutige Zuordnung erlaubt oder wenn sich die Beschwerden trotz eingeleiteter Behandlung nicht bessern.

- Anamnese (Patientengespräch): Der Arzt erfragt, wo genau der Schmerz sitzt, wann er auftritt, was ihn verstärkt oder lindert, ob er ausstrahlt und ob Begleitsymptome wie Taubheit oder Kribbeln vorhanden sind. Diese Angaben grenzen die Ursachenrichtung in 70 bis 80 Prozent der Fälle bereits erheblich ein und geben dem Arzt eine klare Ausgangsbasis für die weitere Untersuchung.
- Klinische Untersuchung: Typische Tests sind der Lasègue-Test (das Anheben des gestreckten Beins zur Prüfung auf Ischiasreizung, wobei ein Schmerz bei einem Winkel unter 70 Grad als positiv gilt), die Reflexprüfung, die Sensibilitätsprüfung, die Krafttestung der Beinmuskeln und das Pulstasten an den Beinarterien. Diese Tests erlauben eine Differenzierung zwischen Nerven-, Muskel- und Gefäßursachen bereits ohne technische Hilfsmittel.
- Bildgebende Diagnostik: Das MRT gilt als Goldstandard für den Nachweis von Bandscheibenvorfällen und Spinalkanalstenosen. Röntgenaufnahmen zeigen knöcherne Veränderungen und Arthrosezeichen. Der Doppler-Ultraschall liefert Informationen über Durchblutungsstörungen und erlaubt den Ausschluss einer tiefen Beinvenenthrombose. Ein wichtiger Messwert bei Verdacht auf pAVK ist der Knöchel-Arm-Index (ABI): Werte zwischen 0,9 und 1,3 gelten als normal, ein Wert unter 0,9 bestätigt eine pAVK. Auch ein Wert über 1,3 ist pathologisch und weist auf inkompressible Arterien hin, wie sie häufig bei Diabetikern mit Mediasklerose vorkommen.
- Spezialuntersuchungen: Bei Verdacht auf Nervenschädigungen kommen die Nervenleitgeschwindigkeitsmessung (NLG, die Bestimmung der elektrischen Leitfähigkeit eines Nervs) und die Elektromyographie (EMG, die Messung der Muskelaktivität) als weiterführende Tests zum Einsatz. Bei Verdacht auf Gefäßverschlüsse kann eine Angiographie, also eine bildgebende Darstellung der Blutgefäße, notwendig werden.
Als erste Anlaufstelle empfiehlt sich der Hausarzt, der bei Bedarf an einen Orthopäden, Neurologen oder Gefäßchirurgen überweist.
Fazit zu den Ursachen, Symptomen und Behandlung von ziehenden Schmerzen im Bein
Ziehende Beinschmerzen beeinträchtigen den Alltag vieler Menschen, ob beim Sitzen, in der Nacht oder unter körperlicher Belastung. Ihr Ursprung liegt häufig nicht im Bein selbst, sondern in der Lendenwirbelsäule, von wo aus gereizte Nervenwurzeln Schmerzsignale bis in den Fuß weiterleiten. Das Spektrum möglicher Auslöser reicht von Bandscheibenproblemen und Nervenkompression über muskuläre Verspannungen und das Piriformis-Syndrom bis hin zu Gefäßerkrankungen und Gelenkabnutzung. Eine gezielte Zuordnung der Symptome zur Ursache ist dabei die Grundlage für jede wirksame Behandlung.
In den meisten Fällen lassen sich ziehende Beinschmerzen durch konservative Maßnahmen wirksam behandeln und langfristig vorbeugen: Physiotherapie, ergonomische Entlastung im Büroalltag und beim Autofahren, gezielte Dehnübungen und eine angepasste Schlafposition bilden das Fundament. Ergonomische Hilfsmittel wie das VitaL Kissen unterstützen dabei, die Wirbelsäule im Alltag dauerhaft zu entlasten. Wer seine Symptome aufmerksam beobachtet und frühzeitig Maßnahmen ergreift, kann langfristigen Beschwerden wirksam vorbeugen. Bei anhaltenden, zunehmenden oder mit neurologischen Ausfällen einhergehenden Beschwerden bleibt eine ärztliche Abklärung unerlässlich.
Die bereitgestellten Informationen ersetzen keine medizinische Beratung und können den Besuch bei einem Arzt oder die Einnahme verordneter Medikamente nicht ersetzen.
Häufig gestellte Fragen zu ziehenden Schmerzen im Bein
Woher kommen ziehende Schmerzen im Bein?
Die häufigsten Ursachen sind ein Bandscheibenvorfall mit Ischiasreizung, muskuläre Verspannungen, Durchblutungsstörungen und Gelenkverschleiß. Der Ursprung liegt dabei oft nicht im Bein selbst, sondern in der Lendenwirbelsäule, von der aus Nervenschmerzen weit ausstrahlen können. Bei anhaltenden Beschwerden empfiehlt sich eine ärztliche Abklärung.
Wie fühlen sich Nervenschmerzen im Bein an?
Nervenschmerzen im Bein sind häufig einschießend, elektrisierend oder brennend-ziehend und folgen einem streifenförmigen Verlauf entlang des Nervs. Typische Begleitsymptome sind Kribbeln, Taubheitsgefühl und Muskelschwäche. Im Unterschied zu Muskelschmerzen treten Nervenschmerzen auch in Ruhe auf und verschwinden nicht einfach durch Ausruhen.
Was hilft gegen Ziehen im Bein?
Wirksame Maßnahmen sind Physiotherapie mit Dehnübungen, eine ergonomische Sitzanpassung und Wärmeanwendungen bei muskulär bedingten Beschwerden. Bei stärkeren Schmerzen kann eine medikamentöse Behandlung sinnvoll sein. Welche Maßnahme am besten hilft, hängt von der zugrunde liegenden Ursache ab und sollte ärztlich abgestimmt werden.
Wann sollten Sie mit ziehenden Schmerzen im Bein zum Arzt gehen?
Eine ärztliche Vorstellung ist ratsam, wenn die Schmerzen länger als zwei Wochen anhalten, wenn zunehmende Taubheit, Muskelschwäche oder Blasen- und Darmstörungen auftreten oder wenn eine einseitige Beinschwellung besteht. Bei neurologischen Ausfällen oder Verdacht auf eine Thrombose ist eine sofortige ärztliche Vorstellung notwendig.
Können ziehende Beinschmerzen von alleine wieder verschwinden?
Muskulär bedingte ziehende Schmerzen klingen häufig innerhalb von Tagen bis wenigen Wochen von selbst ab. Bei Nervenkompression oder Gefäßursachen ist eine Spontanheilung hingegen unwahrscheinlich. Wenn die Beschwerden nach zwei Wochen nicht deutlich besser werden, sollte eine ärztliche Abklärung erfolgen.

Manfred Bärle
MEDIZINISCHER HINWEIS
Die hier beschriebenen Informationen dienen nur der Aufklärung und ersetzen keine ärztliche Beratung. Bitte konsultieren Sie bei Gesundheitsfragen immer einen Arzt. Lesen Sie hier alle rechtlichen Hinweise.








